Photo par Toa Heftiba via Unsplash
Le Hub est associé au Dispositif Santé Numérique, spécialistes sur l’accompagnement des startups en santé numérique qui propose un accompagnement des startups en santé numérique sur leurs enjeux go-to-market. Un atelier a été dédié à la compréhension des acteurs de complémentaires santé et de l’évaluation de leurs opportunités de partenariats avec des startups. Nous avons ainsi eu la chance de discuter avec Nathalie Gasté, Directrice Assurance chez Harmonie Mutuelle, Nadia Kamal, Directrice Technologie Santé et Innovation chez Harmonie Mutuelle et Pierre Hornus, CEO de Sêmeia et anciennement actuaire.
Les complémentaires santé dans leur contexte
Lorsqu’on parle des complémentaires santé, on parle des risques sociaux : ces évènements qui affectent les conditions de vie des ménages en augmentant leurs besoins ou en diminuant leurs revenus (maladie, handicap, accident du travail et maladie professionnelle, vieillesse, survie, famille, emploi, logement, pauvreté et exclusion sociale). Les risques sociaux sont d’abord pris en charge par les pouvoirs publics : sécurité sociale, assurance chômage, État ou collectivités locales. Les complémentaires santé proposent un complément de couverture de ces risques liés à la santé.
Le paysage des complémentaires a considérablement évolué particulièrement ces 20 dernières années : les différentes réformes ont remodelé l’organisation de ces établissements (directives EU de 2002, relèvement du seuil de fond minimum garantie en 2008, réglementation Solvabilité 2 de 2013) et redistribuent les coûts de santé entre les pouvoirs publics, complémentaires santé et le patient lui-même.
Mutuelle, institution de prévoyance : quelles différences ?
Les missions de ces organismes complémentaires se rejoignent sur 3 points :
- la prise en charge des assurés sur leur garantie de contrat,
- la volonté de diminuer le reste a charge pour les ménages et
- plus globalement favoriser l’accès au soin.
Les instutions de prévoyance et mutuelles n’en sont pas moins différentes, notamment sur la typologie des assurés de leurs portefeuilles. Différences qui s’expliquent en partie par l’histoire du secteur.
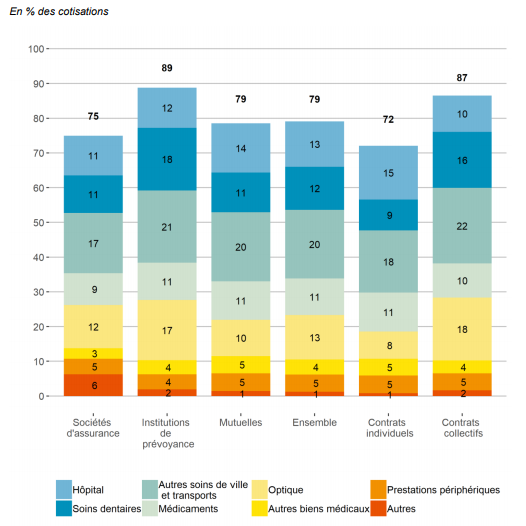
Il faut différencier deux types de contrats qui sont opérés par les complémentaires : les contrats individuels, souscrits auprès de personnes individuelles, et les contrats collectifs, souscrits auprès des entreprises au bénéfice des salariés. Alors que 72% des souscripteurs de contrats collectifs bénéficient de garanties dites “très couvrantes” avec peu de reste à charge, seulement 11% des bénéficiaires de contrats individuels le sont. Ces derniers sont souvent des entrepreneurs individuels ou des retraités.
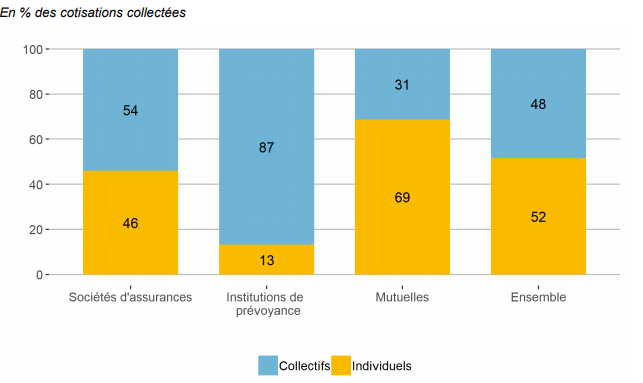
- Institutions de Prévoyances Les institutions de prévoyances ont été souvent constitués par des entreprises, groupement d’entreprises ou branche de secteur pour leurs salariés. Leurs contrats majoritairement gérés sont plutôt des contrats collectifs. Par conséquent, leurs bénéficiaires sont typiquement des personnes actives. Leur activité est partagée à 50-50 entre l’assurance santé (remboursement des frais de soins) et la prévoyance (prise en charge des arrêts maladies, invalidités, etc.)
- Mutuelles Les mutuelles se sont formées historiquement en petites entités qui collectaient des cotisations pour assurer les frais de santé de leurs adhérents. 85% de leurs activités sont relatives à la complémentaire santé. Depuis une vingtaine d’année, et la réglementation relative au relèvement du seuil du fond minimum de garantie de 2008, les entités historiques ont fusionné, emmenant avec elles leur portefeuille d’adhérents. C’est pourquoi aujourd’hui, les mutuelles gèrent en moyenne 69 % de contrats individuels (en cotisations collectées) et couvrent une population vieillissante. Sur les dernières années, la généralisation de la complémentaire santé dans les entreprises fait basculer cette proportion au profit de contrats collectifs.
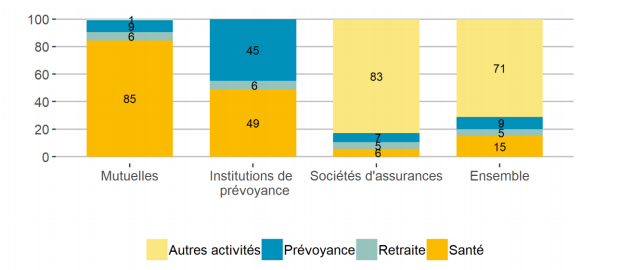
Au regard des différences de portefeuille entre ces acteurs, la répartition de charges entre les catégories de prestations de soin sera différente. Et il est fort à parier que la réforme 100% santé bouleversera ces proportions dans les années à venir.
VOUS SOUHAITEZ ENTRER EN CONTACT AVEC DES STARTUPS INNOVANTES ?
1. Quelle prestation de soin adresse ma solution ? La sécurité sociale rembourse-t-elle la prestation de soin associée à ma solution ?
Comme leurs noms l’indiquent, les complémentaires santé viennent très souvent compléter un remboursement existant de la sécurité sociale. Si l’acte de soin adressé par la startup n’est pas remboursé ou complètement pris en charge par l’Etat – par exemple dans le cadre d’une affection longue durée ALD – alors l’acte représente un intérêt modéré pour les complémentaires.
2. Comment la solution est-elle remboursée, par qui et combien ?
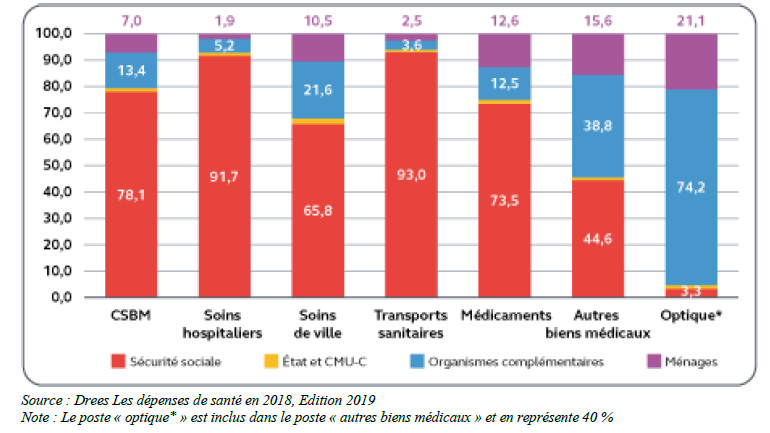
La distribution du coût d’un acte entre les acteurs (sécurité sociale, Etat, complémentaire et patient) varie selon le type de dépense de santé. Les startups susciteront plus ou moins d’intérêt selon l’impact de la solution proposée. Par exemple, les transports sanitaires étant très bien remboursés par la sécurité sociale (93%), ils ne pèsent que peu sur l’activité des complémentaires. A moins que la solution ait un impact financier sur ce poste de dépense, il sera difficile d’intéresser une complémentaire sur le sujet. Il ne faut pas oublier que les complémentaires seront également sensibles aux solutions qui pourront permettre à leur assurés de réduire leur reste à charge.
3. A qui s’adresse ma solution ?
Comme décrit dans la partie précédente, le portefeuille d’assurés diffère entre les mutuelles et les organismes de prévoyance. La composition du portefeuille, majorité de personnes individuelles ou d’entreprises, de retraités ou d’actifs, aura un impact sur l’accueil que l’on réservera à une startup adressant les troubles musculaires au travail par exemple.
4. Quel intérêt financier je propose pour la complémentaire ?
On obtient un contour de ce que pourrait être le retour sur investissement pour la complémentaire avec un chiffrage de l’investissement nécessaire pour le déploiement de la solution, et l’ensemble des éléments chiffrés des questions précédentes. La complémentaire regardera ces éléments pour analyser son intérêt financier (rentabilité) au même titre que celui ses adhérents (meilleur accès aux soins, réduction du reste à charge, etc.) Les rapports financiers des mutuelles sont disponibles publiquement et sont sources de nombreuses informations.
5. Quel élément différentiant ma solution propose à la complémentaire que je cible ?
Les mutuelles et prévoyances évoluent dans un secteur compétitif. Une solution intéressera également si elle apporte un élément différenciant qui puisse permettre d’aller chercher de nouveaux contrats ou de fidéliser leurs adhérents.
6 Quel est l’intérêt pour l’assuré ?
Au-delà des aspects financiers, les complémentaires seront sensibles à servir l’intérêt de leurs adhérents : comment la solution améliore-t-elle l’accès au soin ? Comment permet-elle de réduire le risque d’un événement de santé à court, moyen ou long terme ? Comment améliore-t-elle les conditions de qualité de vie ? Il est d’ailleurs préférable de présenter des études médico-économiques qui puissent documenter cet argumentaire.
7. Comment je démontre le respect de ma solution vis-à-vis de la réglementation ?
Une vérification du respect des différentes réglementations est un passage obligé du processus de négociation avec les complémentaires. Très rapidement, des preuves du respect des différentes réglementations seront demandées : en particulier sur le respect du Code de la Mutualité, des Directives du Droit des Assurances, de la RGPD, de la protection des Données de Santé.
Aller plus loin sur le sujet
Panorama de la complémentaire santé : acteurs, bénéficiaires et garanties, par la Direction de la recherche, des études, de l’évaluation et des statistiques (DREES)
Livre Blanc : L’Assurance Santé en France, par KPMG
La liste des affections longue durée (ALD), Amelli.fr
La réforme 100% santé, Ministère des solidarités et de la santé

Notre équipe accélère le développement des startups investies par les fonds d’investissement en capital risque de Bpifrance.